婦人科Gynecology
子宮筋腫
子宮の壁は分娩の時に胎児を娩出する収縮機能が必要なため、平滑筋細胞という筋肉細胞で構成されています。この筋肉細胞からできる良性腫瘍が子宮筋腫です。発生原因はわかっていません。通常は固い瘤(こぶ)です。
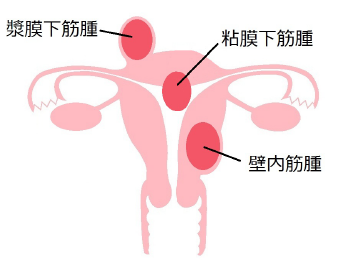
発生する子宮の部位によって、
- 子宮の外に突出していく筋腫(漿膜下筋腫)
- 子宮の壁の中で発育する筋腫(壁内筋腫)
- 子宮の内腔に突出していく筋腫(粘膜下筋腫)
という分類があります。
筋腫は一つとは限らず、たくさんの筋腫が同時にできる方もよくあります。
筋腫が成長していくにつれて、子宮自体が引き延ばされて大きくなる場合には月経血量が増えて貧血になり心臓の機能が低下したり、膀胱を圧迫する場合には頻尿となりトイレにいく回数がふえたり、筋腫が増大する方向によっては腰痛になったり腸を圧迫して便秘になったりします。また月経血に親指大以上の凝血が混じってきたり、月経時の腹痛や腰痛が悪化していくこともよくあります。不妊の原因となっていることもよくあります。女性ホルモンで成長するため、閉経すると成長が止まります。
子宮筋腫と診断された場合はほとんどが良性ですが、稀には悪性のことがあります。悪性の場合は子宮肉腫といい、たとえ閉経していても増大します。良性か悪性かの診断は、MRI検査などである程度の評価が可能ですが、最終的な診断確定のためには顕微鏡による病理検査が必要で、このためには手術によって摘出するしかありません。
治療方法
- 1 手術(当院では原則的には全身麻酔をして腹腔鏡や子宮鏡を用いて子宮筋腫を摘出しています)
- 2 偽閉経療法(女性ホルモンを薬剤で抑えることで一時的な閉経状態を保ちます)
- 3 子宮動脈塞栓術(これは当院では実施しておりません)
があります。
当院で行っている一般的な子宮筋腫の摘出術(これを腹腔鏡下子宮筋腫核出術といいます)は、全身麻酔で施行し、術後3−4日目に退院していただいており、入院期間は全部で5−6日間です。腹壁に開けた直径5mmの小さな穴からカメラを入れて見ながら操作して、超音波メスで筋腫を切ったり、筋腫を少しずつ身体の外に取り出したり、子宮の創を溶ける糸でしっかりと縫い合わせたりします。手術翌日は朝から普通に歩行し食事をしていただいています。妊娠を希望される方は術後3ヶ月してから許可を出しています。
なお、子宮の内腔に存在する粘膜下筋腫に対しては、子宮鏡という内視鏡で膣の側から子宮の中をのぞきながら少しずつ削り取る子宮鏡下筋腫摘出術(TCR)という治療をしています。なおこれは子宮内膜ポリープの切除方法と同じです。当院では日帰り手術です。
また、手術でなく薬剤での偽閉経療法は、4週間に1回の注射を受けていただいています。女性ホルモンを抑えるので子宮筋腫が徐々に縮小していきます。でも消失することはありません。点鼻薬もありますが身体への吸収が不安定なことがあり通常は注射を用いています。
副作用としては、発汗や顔面紅潮など更年期のような症状が出ることがあります。ただしこの副作用が日常生活に支障となることはあまりありません。
それからこの治療法は健康保険のルールにて6ヶ月が限度と決まっています。それ以上続けると骨がスカスカ状態になる骨粗鬆症状態になっていくからです。つまり偽閉経療法は基本的には一時的な治療なのです。一旦休薬してしばらくしてから再び始めるようにすることもあります。なお子宮の内腔に存在する粘膜下筋腫がある場合には偽閉経療法を開始して約1ヶ月前後の頃に通常以上の多量の月経様出血が出ることがあります。
子宮内膜症
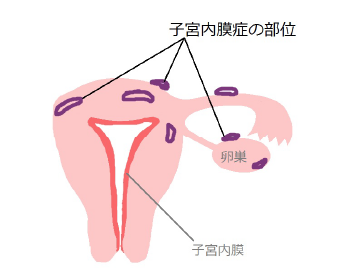
子宮の内腔を覆う表面を子宮内膜といいます。子宮内膜は女性ホルモンによって増殖しますが、その後でホルモンが減少したらはがれて月経として体外へ排出されます。ちなみに妊娠の時に受精卵が成長していく場所が子宮内膜です。さて、この子宮内膜がなぜか子宮の内腔以外の部位に、つまり本来は無いはずの場所に発生した状態を子宮内膜症といいます。
部位としては子宮壁の筋層の中であったり、卵巣の中や表面だったり、もっと離れた臓器(希少部位子宮内膜症)だったりします。それぞれの部位でも月経のたびに出血が起こり、このためにひどい月経痛が特徴です。また出血部位には癒着がだんだんと出来て、月経以外の時にもさまざまな痛みが出てくるようになります。 また、1万人の子宮内膜症患者さんあたり数人ほどが一生のうちには癌に変異すると言われています。子宮筋層内に発生した場合を別名で子宮腺筋症、卵巣に発生した場合には古い血液が茶色になることにちなんで卵巣チョコレート嚢胞とか子宮内膜症性卵巣嚢胞などといいます。
治療方法
診断は内診、MRI検査、補助的に血液検査などによって行います。しかし正確な診断には手術が必要だとされています。
治療は、症状の程度や、妊娠希望の有無や、年齢などによって患者さん個別に相談することになります。一般的には、
- 1 手術(当院ではほとんどの患者さんには全身麻酔をして腹腔鏡手術をしています)
- 2 薬物治療
となります。また二つの治療法を組み合わせることはよくあります。
当院で行っている一般的な腹腔鏡による子宮内膜症手術は、全身麻酔で施行し、術後1-3日目に退院していただいており、入院期間は全部で3-5日間です。腹壁に開けた小さな穴から操作して、病変部分を切除したり癒着を剥離したり電気メスで焼灼(焼くこと)したりします。手術翌日は朝から普通に歩行し食事をしていただいています。
薬物療法は大きく分けて3種類あります。
- 2-1)偽閉経療法(女性ホルモンを薬剤で抑えることで一時的な閉経状態を保ちます)
- 2-2)黄体ホルモン療法
- 2-3)低用量ホルモン療法(低エストロゲン・プロゲスチン薬;LEP、経口避妊薬;OC)
まず、偽閉経療法は、4週間に1回の注射を受けていただいています。女性ホルモンを抑えるので月経が全くなくなるので病変部分が徐々に縮小していきます。でも完全に消失するとはいえません。点鼻薬もありますが身体への吸収が不安定なことがあり通常は注射を用いています。
副作用としては、発汗や顔面紅潮など更年期のような症状が出ることがあります。ただしこの副作用が日常生活に支障となることはあまりありません。それからこの偽閉経療法は6ヶ月が限度と決まっています。それ以上続けると骨がスカスカ状態になる骨粗鬆症状態になっていくからです。つまり偽閉経療法は基本的には一時的な治療なのです。一旦休薬してしばらくしてから再び始めるようにすることもあります。
黄体ホルモン療法は、内服薬です。病変や症状の程度によってさらに薬剤を選択していくのですが、長期の持続治療が可能です。偽閉経療法に抵抗感がある方には黄体ホルモン療法が適しています。黄体ホルモンも病変を消失させるだけの効力はありませんが、内膜症を軽快させ悪化させない状態を維持できる効果は期待できますから、子宮内膜症を持つ若い方で将来是非妊娠したいと思う方や、あるいは40才後半でも月経痛から長期に解放されたい方は、継続的に内服をしていただくことがしばしばあります。
低用量ホルモン療法(LEP/OC)は、内服薬です。黄体ホルモン療法と似ていますが、当院では病変が軽度の方に対して処方しています。軽度であれば治療効果は高く、おすすめですが喫煙者や偏頭痛がある方などには血栓症のリスクがあるので原則として処方できません。
なお、偽閉経療法も黄体ホルモン療法もLEP療法も治療期間中は妊娠は避けていただく必要があります。
子宮腺筋症
子宮の筋層内に発生した子宮内膜症のことです。子宮の筋層内の病変部分が月経のたびに痛みを伴いながら徐々に増大するのでその結果として子宮全体が増大しそして月経血が親指大以上の凝血多量となり貧血になってきます。
子宮筋腫と症状はそっくりで、実際しばしば両方が併存していることがあります。関連の「子宮内膜症」の項をご参照してください。
なお、薬物療法としては子宮内膜症の項に書いてあるように、偽閉経療法(女性ホルモンを薬剤で抑えることで一時的な閉経状態を保ちます)と黄体ホルモン療法ですが、子宮腺筋症の場合は子宮そのものが増大しているためかどちらの薬剤でも投与して1ヶ月前後の頃に、1万人に数名の確率で輸血を必要とするほどの多量の出血が一時的に出ることがあると言われています。
子宮頸管ポリープ
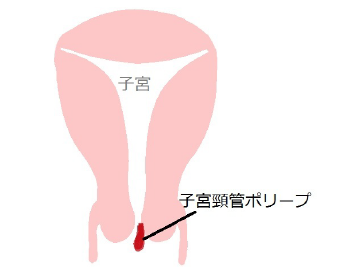
子宮の出口で膣腔内に面した部分にできる突出した腫瘍です。突出した形なのでポリープと呼ばれます。不正出血で来院されて見つかることがありますが、多くは自覚症状があまりありません。
大腸ポリープとは異なり癌化はまずないとされていますので、小さなポリープは必ずしも摘出しません。しかし出血を繰り返していたりある程度の大きさであれば摘出したほうが無難です。
摘出は外来での内診時に施行します。通常、摘出による痛みは無いので麻酔は不要です。
子宮内膜ポリープ
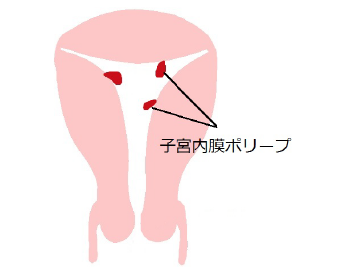
子宮の内腔を覆う表面を子宮内膜といいます。妊娠の時に受精卵が成長していく場所が子宮内膜で、この子宮内膜は女性ホルモンによって増殖しますが、その後でホルモンが減少したらはがれて月経として体外へ排出されます。さて、この子宮内膜が部分的に増殖してできる腫瘍が子宮内膜ポリープです。突出した形をポリープと呼び、他にも胃とか大腸とか胆嚢などでしばしばみられます。子宮内膜ポリープは不正出血で来院されて見つかることがありますが、多くは自覚症状があまりありません。原因としては、雑菌であれ性病であれ何らかの細菌などによる子宮内感染が原因だという説があります。
大腸ポリープとは異なり癌化はほとんどないとされていますので、小さなポリープは必ずしも摘出しません。しかし出血を繰り返していたりある程度の大きさであったりなかなか妊娠できない場合には積極的に摘出したほうが無難です。
治療方法
まず子宮の出口(正しくは頸管)をゆっくり開くための処置をして2、3時間ほど待機していただきます。ついで手術室で麻酔をかけてから子宮の中に膣から子宮鏡という内視鏡器具を入れて、拡大された画面を見ながらポリープを切除していきます。子宮鏡下内膜ポリープ切除術(TCR)と言います。なおこれは粘膜下子宮筋腫の切除方法と同じです。当院では日帰り手術です。推定ですがTCRは県内で当院での手術件数が一番多いと思われます。不妊症の方で慢性子宮内膜が、ポリープの原因であると考えられる場合には内服抗菌剤を投与することがあります。
子宮頸癌
子宮の出口で膣につながっている部位を子宮頸部といいます。ここに発生した癌のことを部位の名前から子宮頸癌といいます。別項に述べている子宮体癌という子宮の奥の方にできる癌は子宮の癌の4割ですが、子宮頸癌は6割です。人間ドックや市町村による通常の子宮がん検診というのは、この子宮頸癌について細胞を顕微鏡で詳しく調べる細胞診のことです。20才代や30才代では患者数が増加しています。また40才ー50才代に発病する方が多いです。
症状は不正出血が代表的ですが、全く無症状のこともあります。
原因は、ヒトパピローマウイルス(HPV)と判明しています。性行為で感染することがわかっています。このウイルスはさらに約160種類に分類され、一説では200種類以上もいるとされています。ただしその中で癌の発生に関係しているHPVは、様々な説がありますが、その約1割の15種類程度だと考えられています。これらをハイリスク型HPVといいます。HPVに感染しているかどうかは、内診したときに子宮頸部表面をこする簡単な検査法で調べることができます。事実、欧米では子宮頸癌検診は通常の細胞診検査と同時にHPV検査をすることが既に一般的だといわれています。当院でもご希望の方には両方の検査をしています。
子宮頸癌は、まずは子宮頸部異形成(または CIN)という癌の前の状態を経て、それからついに癌になっていくことがわかっています。このCINについては当院では専門外来を設けています。ぜひ「CIN専門外来」をご覧ください。
さて、癌になってしまった場合には、癌の広がり具合が治療方法の選択や治る見込みの評価に重要です。この癌の広がり具合を進行期といいます。子宮頸癌は0期(ゼロき)、I期、II期、III期、IV期と進行度合いを評価します。(ちなみに細胞診という検査の表記が class I, II, III, IV とありますがこの数字とは無関係です。よく混同されやすいです。)治療方法は進行期によって様々です。初期ならば手術でほぼ完治が可能です。進行した癌となれば手術のときにリンパ節を摘出したり抗癌剤や放射線を使用したりする治療が必要となります。治療の詳細はここでは省略いたします。
さて、子宮頸癌の原因となっているHPVについては、感染の予防つまり癌の予防を可能にするワクチンがあります。15種類程度のハイリスク型HPVのうちで、2つ(HPV16型, HPV18型)だけですがワクチン注射を受けていると感染が防げます。たった2種類だけですが、日本人の子宮頸癌の6割がこのどちらかが原因で癌化するということがわかっているので、ワクチンはかなり有効だと考えられます。ワクチンは半年のうちに決まったスケジュールに従い3回の筋肉注射を受けていただきます。既にウイルスが感染している場合には原則として効果がないので、中学1年生から高校1年生というおそらく性交渉未経験であろう若い女性群に対して公費負担でワクチン注射をして国内の子宮頸癌を減らしていこうという取り組みが政府や自治体で実施されています。また年齢があがるほどワクチンに対する体の免疫応答が低下して期待するほどの予防効果が得られないので、当院では基本的には概ね40才以上の方にはあまりお勧めしておりません。
ちなみに、ワクチンには2種類あります。一つはHPV 16,18 の2種類のHPV感染を予防するワクチン(2価ワクチン; サーバリックス )で、もう一つは HPV 16, 18, 6, 11 の4種類ののHPV感染を予防するワクチン(4価ワクチン ; ガーダシル )です。HPV 6, 11 は、ローリスク型HPVといわれており癌の原因にはならないのですが尖型コンジローマという(主に)外陰部に小さな良性腫瘍を作る性感染症の原因となるウイルスです。4価ワクチンはこの尖型コンジローマへの予防効果があることが特長で、癌とコンジローマへの予防効果は5年間以上はあります。2価ワクチンの特長として、効果が少なくとも9年間以上で推定20年間以上もの長期間続くと思われ、さらにHPV 31,33,45という他のタイプの子宮頸癌の原因となるパピローマウイルスに対しても効果があると言われています。なおどちらもワクチンも最近開発されたばかりなので予防効果が何年間続くのかについての正確なデータはありません。それから、ワクチン注射を受けたとしても子宮頸癌を完全には防げないので、初めて性体験をしてから1年経てばそれからは継続的に子宮頚癌検診をうけていただくことが一番重要です。
子宮体癌
子宮の内腔は子宮内膜という組織で覆われていますが、ここに発生した癌の事を部位の名前から子宮体癌といいます。組織の名前から子宮内膜癌ともいいます。別項に述べている子宮頚癌という子宮の出口にできる癌は子宮の癌の6割ですが、子宮体癌は4割を占め近年は増加しています。肥満、高血圧、糖尿病があることと子宮体癌になることとは関連性がみられています。子宮体癌の多くは女性ホルモンで増殖しやすくなります。脂肪組織からは実は少量ながら女性ホルモンが分泌されるので、肥満の人は子宮内膜が持続性の女性ホルモン刺激を受け続けます。このために発癌するという可能性が指摘されています。
子宮体癌は主に閉経後に発病する方が多いです。症状は不正出血などですが、無症状のまま癌が進むこともあります。なお人間ドックや市町村による子宮がん検診というのは、子宮頸癌について調べる検査のことですので、通常は子宮体癌の検診はされていませんからご注意ください。全く別の部位の癌ですから子宮頸癌検査は異常なしでも子宮体癌になっていることはありえます。検査方法は、内診時に細い器具を子宮内腔に挿入し細胞を採取してから細胞を顕微鏡で調べる内膜細胞診検査がまず基本です。
癌になってしまった場合には、癌の広がり具合が治療方法の選択や治る見込みの評価に重要です。この癌の広がり具合を進行期といいます。子宮体癌は0期(ゼロき)、I期、II期、III期、IV期と進行度合いを評価します。(ちなみに細胞診という検査の表記が class I, II, III, IV とありますがこの数字とは無関係です。よく混同されやすいです。)治療方法としては一般的には子宮摘出やリンパ節摘出の手術がまず必要ですが、ごく初期であれば子宮を温存できる可能性があります。進行期によって治療方法は様々で、ある程度進行した癌となれば抗癌剤や放射線でも治療が必要となります。治療の詳細はここでは省略いたします。
なお、基本的には悪性ではないのですが、子宮内膜増殖症という病気があります。特に複雑型子宮内膜増殖症は子宮体癌と関連があるので定期管理または手術が必要です。
卵巣腫瘍
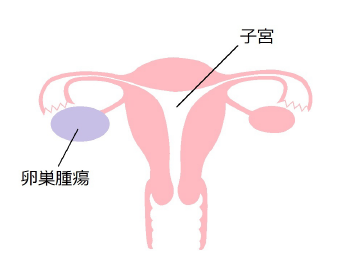
卵巣に発生した腫瘍です。子宮の癌の検査は手術をする前に細胞を顕微鏡で調べて癌細胞があるかどうかを知ることができますが、卵巣は腹腔の中にあるので手術をしなければ顕微鏡での診断ができません。MRI検査や超音波検査や血液検査である程度は良性か悪性かを推定できますが、確定診断のためには開腹手術は不可欠です。卵巣腫瘍は良悪性の観点から、良性と悪性(=卵巣癌)のほかに、この中間的性質の境界悪性型という3つの分類があります。また腫瘍の内部に液体がたまっている場合には特に卵巣嚢腫(のうしゅ)といいます。嚢とは袋の意味です。卵巣腫瘍の多くは卵巣嚢腫ですし、卵巣嚢腫の多くは良性です。卵巣嚢腫の液体成分は、さらさらとした漿液や、どろっとした粘液や、血液や、脂肪などといろいろな種類がありますがそれぞれの原因となる腫瘍細胞が異なるのでそれに対応した病名分類があり、そしてそれぞれで発生原因が違うので治療方法が多少異なります。
卵巣腫瘍の症状は意外と無くて、直径が10cm大になっても無症状のことが珍しくありません。通常はせいぜい、軽度の腹痛や腹部膨満感、あるいは時に激痛がみられますが、腫瘍細胞の種類によっては月経痛があったり不妊症でみつかったりすることもあります。患者さんの年齢は小学生から高齢者までさまざまです。
卵巣腫瘍のなかでは卵巣嚢腫の患者さんが多いので、代表的な卵巣嚢腫について簡単に述べます。全てMRI検査や超音波検査や血液検査で良性と推定された場合に限って述べます。
1)漿液性卵巣嚢腫
さらさらとした水のような液体がたまっています。直径が5-6cm以上であれば、全身麻酔で腹腔鏡にて腫瘍部分だけを摘出し、卵巣の正常部分を残すようにしています。
2)粘液性卵巣嚢腫
どろっとした粘液がたまっています。幾つもの嚢から構成されていることが多く、また小さな嚢は顕微鏡レベルのこともあります。直径が5-6cm以上であれば、全身麻酔で腹腔鏡での手術をお勧めしています。ごく小さな嚢が存在していることが多いので腫瘍部分だけを正常卵巣から正確に分離することができないため、通常は病的な粘液嚢腫を含めた片側卵巣を摘出します。しかし患者さんの個別の事情によっては正常部分を残すような手術をしています。
3)皮様嚢腫(奇形種)
卵細胞から発生した腫瘍なので、皮膚、毛などが卵巣の中で固まりを作り同時に脂肪が嚢の中にたまっています。これらに加えて、骨、軟骨、筋肉、神経なども形成されることが多く、また思春期や初回妊娠時など若い女性にしばしばみられます。直径が5-6cm以上であれば無症状でも手術するべきとされています。この場合には全身麻酔で腹腔鏡にて腫瘍部分だけを摘出し、卵巣の正常部分を残すようにしています。
4)卵巣チョコレート嚢胞(卵巣子宮内膜症性嚢胞)
子宮内膜症が卵巣に発生した病気です。別項の子宮内膜症もご参照してください。月経のたびに血液が卵巣の中にたまり、その液体が古くなって茶色になる事にちなんで卵巣チョコレート嚢胞といいます。この病気は腫瘍細胞が発生したのではなく子宮内膜が卵巣内にできたことによる病気なので、類腫瘍性(腫瘍に似ている)病変と言われます。しかし基本的扱いは卵巣腫瘍と同じとして扱われることが多いです。基本が子宮内膜症なので、婦人科臓器の癒着とか月経痛や不妊症に関連しています。特に不妊症の方は積極的に手術をうけることが妊娠率の上昇につながることが知られています。不妊症でなくても直径が5-6cm以上であれば、全身麻酔で腹腔鏡での手術をお勧めしています。ただし欧米では40才以上で直径4cm以上であれば、癌化の危険性があるという理由で手術をするべきだとされています。なお、卵巣チョコレート嚢胞は手術と内服薬との併用をしていただくことがしばしばあります。
外陰炎
外陰部のかゆみとして自覚されることが普通です。皮膚がややピンク色を帯びますが、慢性化した場合は固いざらざらと厚くなる変化がみられます。原因としては、雑菌であったり月経血であったりカンジダという真菌(カビ)であったりします。高齢の方の場合には白班症といって色素が減って白っぽい皮膚になりながらかゆくなる病気もあります。
基本的には塗り薬での治療ですが、病気によっては内服薬も使います。
膣炎
帯下「たいげ」(=おりもの)が増えるという症状ですが、他にも外陰部がかゆくなったり、帯下の臭いがきつくなったりします。雑菌の増殖や、カンジダという真菌(カビ)が発生したり、クラミジアや淋病といった性感染症が主な原因です。ちなみにカンジダは性病ではありません。診断は内診して、帯下の細菌培養などをして原因を調べます。治療方法は培養の結果によって塗り薬だけだったり、膣錠を使用したり、内服薬を併用したりします。なお、雑菌の増殖やカンジダの発生は、疲れてホルモンバランスが不安定になったときなどにみられることが最も多いといえます。
性行為感染症 (sexually transmitted infection; STI)
文字通り性行為で感染する病気です。
尖形コンジローマ
ヒトパピローマウイルス(HPV)のローリスク群(低悪性度群)による感染で粘膜に小さな良性腫瘤(専門的には疣贅「ゆうぜい」と言います)ができる病気です。一つだけだったり、多数だったりします。これは性感染症とされています。ただし、粘膜だけではなく皮膚にも同様の疣贅ができるので性行為以外での感染もありうると考えられます。男性にもできます。疣贅は主に、外陰部にできますが肛門周囲や膣の中にもできることがあります。潜伏期は3週間から数ヶ月とされていて長期間なので、事実上感染時期を特定できることはまれです。 治療は、局所麻酔をして疣贅を切除あるいは焼灼(=焼く)するか、コンジローマ専用の塗り薬を通常は4週間使って消失を図ることになります。人によっては治療を繰り返す必要がでることがあります。
なお、子宮頸癌用に開発されたガーダシルという4価ワクチンはこの尖型コンジローマへの発症や再発の予防効果が外国で認められています。
ヘルペス外陰炎
単純ヘルペスウイルスによる感染のため、外陰部を中心として潰瘍ができます。小水疱のときもあります。口内炎のような潰瘍が通常は多数できてとても痛みが強いです。男性にもできます。ひどいときには38度以上の発熱を伴います。また性行為以外での感染もありうると考えられます。ヘルペス性潰瘍は主に、外陰部にできますが膣の中にもできることがあります。また唇や角膜にもできたりします。潜伏期は3-7日です。通常の方はいずれ自然に治癒しますが、薬を使った方が早期に治りまた軽度で済みます。ただし初回感染で治癒したとしても、体の奥深くの神経細胞内に入り込んでしまうことがしばしばあり、ここには薬剤が届きません。じっと潜んでいるヘルペスウイルスですが、ヒトの過労などで免疫力が低下した時などに出て来て再び潰瘍を形成したりする反復発症があります。
検査方法としては潰瘍部を専用の綿棒で直接こすって細胞を採取して調べます。また、血液検査では初回の感染かどうかを調べることができます。
治療薬は、塗り薬、飲み薬、注射(さらに婦人科では使いませんが角膜病変なら点眼薬)があります。特に初回感染であればウイルスの完全撃退を目指すために入院して最長7日間の点滴注射をすることが最も望ましいですが、現実的には外来だけで内服薬と塗り薬での治療を希望される方が多いです。
淋病
淋菌による感染のため、黄色帯下(おりもの)が出ることで気づかれることがありますが女性はしばしば無症状のこともあります。ただし淋菌は子宮の腔内を通過し、卵管さらにはその先の腹腔内に到達する事がありそこで炎症を起こして、腹痛や発熱を発症したり癒着ができたりします。癒着ができると不妊症になりえます。咽頭炎の原因になることもあります。検査は膣腔内や子宮の出口の分泌液からの培養検査で判定します。腹腔内の淋菌を直接調べる方法はないので、そのような体の内部の淋菌については推定による治療になります。
治療薬は、内服薬または注射です。通常は1回だけの内服薬投与で、7-10日ほどしてから治癒しかたどうかの確認検査をします。体の内部の淋菌について検査できないのと同じく、内部の淋菌が消えたかどうかを正確に調べることはできませんが、膣腔から消失したかどうかは調べることができます。
セックスパートナーも淋菌を持っているので、互いに治癒したことが確認できるまではコンドームが必要ですし、オーラルセックスも避ける必要があります。
クラミジア
クラミジアはウイルスよりは大きく細菌よりは小さい微生物です。単独では生存できないのですが、子宮の出口あたりの頚管表面(頚管上皮)の細胞内に入り込んで増殖します。黄色帯下(おりもの)が出ることで気づかれることがありますが女性は時に無症状のこともあります。ただしクラミジアは子宮の腔内を通過し、卵管さらにはその先の腹腔内に到達する事があります。時には腹腔内に蔓延しとりわけ肝臓表面にまで到達します。それぞれの場所で炎症を起こして、腹痛や発熱を発症したり癒着ができたりします。癒着ができると不妊症になりえます。咽頭炎や肺炎の原因になることもあります。検査は子宮頚管の分泌液からの検査で判定しています。腹腔内のクラミジアを直接調べる方法はないので、そのような体の内部のクラミジアについては推定による治療になります。また血液検査で初感染かどうかあるいは炎症の程度を評価します。
治療薬は、内服薬または注射です。通常は1回だけの内服薬投与で、10日ほどしてから治癒したかどうかの確認検査をします。体の内部のクラミジアについて検査できないので内部のクラミジアが消えたかどうかを正確に調べることはできませんが、頚管上皮から消失したかどうかは直接調べることができます。あるいは治癒したかどうかは血液検査で推測可能です。
セックスパートナーもクラミジアを持っているので、互いに治癒したことが確認できるまではコンドームが必要ですし、オーラルセックスも避ける必要があります。
梅毒
梅毒トレポネーマという病原体による感染です。胎児のときに感染した先天性梅毒と、生まれてから感染する後天性梅毒があります。ここでは後天性梅毒について述べます。感染してからしばらくは症状がないですし痛みのようなはっきりした症状がでないので気づかれにくいです。潜伏期は3週間で、感染部に痛みの無い硬結や潰瘍ができます。約6週間経つと血液検査で検出が可能になるとされ、約3ヶ月経つと感染部位から拡散していきバラ疹と呼ばれる皮膚の発疹ができます。さらに進展するとついには脳に障害がでてくるようになります。
検査は血液検査で梅毒感染があるかどうかを評価します。潜伏期を考えて検査の時期を選ぶ必要があります。治療は抗生剤の投与です。
HIV感染症
後天性免疫不全症候群(AIDS)に至りうるヒト免疫不全ウイルス(HIV)の感染症です。性行為で感染するとされ、体の免疫システムの機能が低下していろいろな全身の症状がでてきます。検査は血液検査です。感染から3ヶ月が経過すると99%以上の人でHIV抗体が陽性化するとされますので検査する時期には注意が必要です。HIV抗体の有無を調べ、陰性であれば感染なしと判断しますが、もし陽性だった場合は本当に陽性かどうかの精密検査(ウェスタンブロット法もしくはRT-PCR法)という血液検査をして確定します。本当に陽性だと診断されればエイズ治療拠点病院へ紹介いたします。治療は抗HIV薬です。
骨粗鬆症

骨がスカスカになった状態です。更年期になった女性は卵巣からの女性ホルモンがなくなると、骨にあるカルシウムが減少して弱く脆い骨となっていきます。年数が経つほどますます骨がスカスカになって行くので、高齢の女性ほどちょっと転んだだけで大腿骨などを骨折していきなり寝たきり状態になったり手術が必要となったりします。いきなり寝たきりになるというのは想像以上に困ったことで、食事の摂取量も減って体力が急に落ちたりしてさらに他の病気を併発することもあります。しかし通常は痛み等の症状が全くないので、更年期や老年期を健康に生活していくためには骨粗鬆症の検診をうけておくことをお勧めします。
検査法は、X線で骨のカルシウム濃度(これを骨塩といいます)を撮影して調べるだけなので痛み等はありません。若い人の骨塩量の70%以下になるとふとしたことでも骨折の危険性が高くなります。他にも超音波を利用する検査方法があります。また補助的に、血液検査や尿検査で骨の代謝を測定する方法を用いることがあります。
治療方法
治療は、年齢によって少し異なります。
50才代でとりわけ更年期症状を伴っている方の場合は女性ホルモンの投与がよいでしょう。卵胞ホルモン(エストラジオール)という女性ホルモンが含まれている貼り薬や塗り薬が適しています。内服薬もあります。卵胞ホルモンはカルシウムが骨から逃げていくのを防ぎます。更年期障害の治療をすれば、気づかぬうちに骨の衰えが防げるし、多くの場合は骨塩量が増加さえしてきます。
60才を越えてくるといつまでも女性ホルモンを使用することには疑問があるという考え方が従来から一般的ですので、原則として骨粗鬆症専用の薬を使用しています。男性の骨粗鬆症治療薬と共通です。これには2種類あり、どちらも効果はありますが、一つは起床時にコップ1杯以上の水で飲んで30分間は横にならないようにしていただく薬剤で、虫歯などがある方では顎の骨が壊死する副作用がごくごく稀にありえます。もう一つは内服方法は特に問題ないのですが、こちらは静脈血栓ができてしまう副作用がごくごく稀にありえます。これらの薬剤は医師と相談の上で選択していきましょう。 ところで年齢に関係なく、腸からのカルシウム吸収を良くするためにビタミンDの併用もお勧めです。さらには骨の頑丈さは硬さでもありますが、しなやかで骨折しにくい骨のためにはビタミンB群が有効だという報告があります。これには市販のビタミンB群剤を飲んでいただければよいでしょう。
なお、ずっと長期間も月経が無い方や、年に数回しか月経が無い方や、若いときに仕方なく卵巣の摘出手術を受けた方などのように女性ホルモンが少ないか無くなった方は、比較的早期から骨粗鬆症になりやすいので一度検査を受けられることをお勧めします。
老人性膣炎
萎縮性膣炎ともいいます。更年期または老年期になり女性ホルモンが無くなってくると、膣壁の細胞の新陳代謝が滞り、また膣内環境の酸性度が落ちる為に雑菌が繁殖しやすくなり、その結果として黄色帯下やしばしば出血がみられます。更年期以降の不正出血は、子宮頸癌や子宮体癌を常に疑う必要性はあるのですが、実際には原因のほとんどが老人性膣炎です。
この病気は特に生命を脅かさないのですが、ずっと出血があると不快ですから治療が必要です。治療は、エストリオール製剤という女性ホルモンの一種を内服するか膣錠として直接膣内に挿入となります。使用していると出血がなくなりますが、もともとが女性ホルモン不足が原因なので治療をやめると元のようにもどってしまい再び出血したりします。なお治療を続けていると他に症状はないのに白色帯下が出てくることがありますが、これは膣の壁の細胞が奥から新たに生成され古い表面の細胞がはがれてでてきただけで、ちょうど皮膚の垢のようなものですから全く心配ありません。
更年期障害

早いと40才ごろから、通常は50才前後で卵巣の機能が衰えてきます。そのために女性ホルモンが無くなってくると、脳にある視床下部のホルモン中枢という部位がホルモン不足を感じて卵巣を刺激しようとして脳からFSHという卵巣への刺激ホルモンが過剰に出てきます。つまり、女性ホルモン不足と脳に負担がかかった状態が更年期障害です。ちなみに、卵巣は機能が十分あるにもかかわらず、脳からの刺激がなくなることが原因で卵巣からの女性ホルモンが無くなってしまうことで月経が無くなる場合は下垂体性無月経といいます。
ここでは、いわゆる更年期障害について述べます。症状は、顔面が突然赤く紅潮(=ホットフラッシュ)したり、暑くないのに突然上半身に汗が出たりします。この症状の発症の理由ですが、女性ホルモン不足なので視床下部のホルモン中枢に負担がかかっているわけですがこの中枢部位のすぐ近くに体の血管を締めたり緩めたりする血管運動中枢とよばれる部位があります。血管運動中枢は、冬に寒いと血管を収縮させて体の熱が奪われるのを防ぎ、夏に暑いと血管を緩めて熱の放散を促進したり汗を出して体温を下げようとする役割をもった中枢です。代表的な自律神経中枢の一つです。さて、ホルモン中枢の不調がこの血管運動中枢にも影響すると考えられています。そのためホットフラッシュや勝手な発汗が生じるのです。他の症状としては肩こり、不眠、イライラ、うつ的状態、物忘れ、動悸、喉が締め付けられた感じ、関節痛などがおきます。ただし、動悸を考えてもわかるように実は心臓の病気かもしれず必ずしも更年期障害ではない可能性があります。症状に応じて内科、心療内科などの診療が必要です。女性ホルモンが更年期状態かどうかは血液検査でわかるのですが、症状の原因が女性ホルモン不足のためだけかどうかという診断は困難です。
治療方法
治療は、女性ホルモン製剤や漢方やプラセンタ注射などがあります。女性ホルモン製剤の選択は、なんらかの理由で既に子宮を摘出されているかどうかで少し異なります。子宮がある場合は、子宮体癌予防に関するデータに基づき、卵胞ホルモンと黄体ホルモンの両方の投与が望ましいとされています。なおこの場合は、卵胞ホルモンと黄体ホルモンとの合剤の貼り薬をまずお勧めしています。それから子宮がない場合は、乳癌予防に関するデータに基づき、卵胞ホルモン単剤の投与が望ましいとされています。どちらの場合も卵胞ホルモン製剤は塗り薬か貼り薬の剤型として皮膚から吸収させた方が肝臓や胃など内蔵臓器への影響がないとされており、第一に推奨されます。皮膚がかぶれるような敏感な方は内服薬になります。また、乳癌既往があったり糖尿病や肝臓病や血栓症や喫煙などの状況では女性ホルモン治療は原則としてできませんので、担当医と個別に相談していただく必要があります。次に、漢方薬ですが、これにも数種あります。効くかどうかは個人差がありますのでしばらく試していただいて効果があれば続けていただいています。女性ホルモンと併用もできます。なお漢方薬でも副作用が出ることがあり、むくんだり血圧が高くなったり食欲がなくなったりすれば要注意です。
プラセンタとは胎盤のことで、プラセンタ製剤(メルスモン)というのは肝炎ウイルスなど感染のないヒトの胎盤からの抽出物を精製した薬剤です。女性ホルモン薬ではありません。しばしば美容、増毛の目的で用いられています。また脊椎管狭窄症によるしびれにも有効なことがあり当院で施行しています。さてプラセンタ製剤は化学合成した薬剤ではなく生物製剤という分類なので、一旦注射を受けた方は輸血を受けることはできますが、献血はできません。更年期治療目的でのプラセンタ注射は、疲れやすいとか不眠とかの症状に有効な場合が多いです。通常は週に1回1本の皮下注射で、更年期治療目的の場合は健康保険の適応となり1回あたり400円ちょっとです。 いずれの薬剤も治療の継続期間は数ヶ月から数年です。更年期症状がある期間は8年間にもなる方もあるようです。厳密ではありませんが、更年期学会の指針では5年間続けたら一旦休薬してみて、症状がまだあれば再開し、なければ終了しましょうというのが目安です。
なお更年期障害の時期が済んだら、老年期となりますので健康に生活していくためには別項の骨粗鬆症に留意してみることがお勧めです。
子宮脱
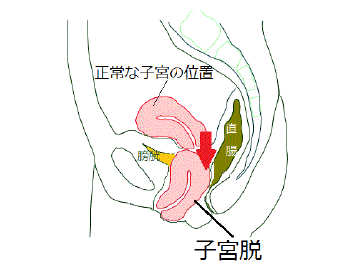
子宮の位置が下がって来ると不快感が出てきます。原因は長年にわたり重たい物を持ったりした腹圧のために子宮を支える靭帯が伸びてしまって子宮が下がって来て(子宮下垂)さらには本当に体外にでてきくるのが子宮脱という病気です。子宮だけ出てくるということはなく、前や後ろや両方の膣壁もあわせて出てきます。膣壁の裏にはそれぞれ膀胱や直腸もありますから、結局子宮脱というのは膀胱下垂/膀胱脱や直腸下垂/直腸脱を併せていて、子宮と膀胱と直腸がまとめて膣の出口に向かって押し寄せてきた状態と考えてください。膀胱や直腸の位置が下垂すると、常に残尿感や残便感がありますます不快感が続きます。時には若い女性でも分娩後に発症することがあります。
治療方法
対処法としては骨盤底筋を鍛える体操があり一定の効果はありますが、基本的には伸びきった靭帯は筋肉とは異なり体操でも薬剤でも縮めることはできないので、きちんと治療するためには手術またはペッサリー装着が必要となります。
ペッサリーというのは、輪の形をしていて通常は直径は6.5cmぐらいから8cmぐらいまででさまざまなサイズがあり、これを膣内に装着することで子宮が降りて来ようとしてもそれが支えとして機能して働きます。麻酔など不要で外来ですぐに装着できます。ただし人によってはすぐに抜け落ちたり、異物なので癒着ができたり出血するような膣炎になったり、また硬い材質なので性交渉の妨げになったりします。そこで現在では患者さんが自宅で毎日出し入れしてお手入れをすることができるやや柔らかい自己着脱型ペッサリーもお勧めしています。自己着脱型ペッサリーは寝るときに取りはずし起床したら挿入していただいています。このため性交渉には全く問題がありませんし、出血するような膣炎にはなりにくいです。
手術で子宮脱を治す場合は、全身麻酔で入院期間は5日間です。子宮を摘出し、たるんだ膣壁を切除して下がっている膣壁と膀胱・直腸との境を整復する術式(膣式子宮全摘術および前後膣壁会陰形成術といいます)を施行しています。病院によってはメッシュと呼ばれる網状の硬い膜を子宮と膀胱の間や子宮と直腸との間に装着する手術をされることもありますが、異物の体内固定となるので当院では実施しておりません。